El cáncer hematológico, también conocido como cáncer de la sangre, es aquél que comienza en el tejido que forma la sangre, como es el caso de la médula ósea, o bien en las células del sistema inmunitario. Por ejemplo, la leucemia, el linfoma o el mieloma múltiple son tipos de cáncer hematológico.
En concreto, el mieloma múltiple (MM) es un tipo de cáncer hematológico cuya característica principal es la expansión descontrolada de células plasmáticas, las cuales se encargan de producir los anticuerpos que nos protegen de varias enfermedades [1]. Una expansión masiva de este tipo de células resulta en una producción excesiva de anticuerpos, en concreto de un tipo de anticuerpo, llamado proteína M, que provoca síntomas tales como altos niveles de calcio (hipercalcemia), anemia, dolor en los huesos, fracturas, infecciones recurrentes y fallo renal en el paciente [2].
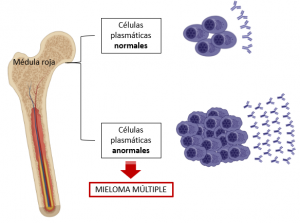
Particularmente, cabe destacar que el MM es el segundo cáncer hematológico más común: representa el 1% de todos los tipos de cáncer pero, en comparación con los cánceres de sangre, ¡su prevalencia se incrementa hasta un 13%! [3]. Además, la incidencia mundial ha aumentado en un 126% desde el año 1990 y suele darse en personas de edad avanzada, con un 85% y un 60% de diagnósticos realizados en individuos mayores de 55 y 65 años, respectivamente [1].
La causa de la aparición de MM sigue siendo desconocida, aunque en algunos estudios se ha observado que la edad, el sexo, los antecedentes genéticos y la obesidad pueden considerarse posibles factores de riesgo. A su vez, riesgos ambientales como la exposición a disolventes, a herbicidas, insecticidas y a la radiación ionizante también pueden acabar desencadenado esta enfermedad [3].
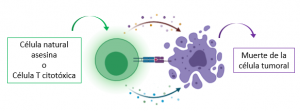
Sin embargo, ¿sabías que el sistema inmunitario es esencial para protegernos frente al cáncer? Pues sí, el sistema inmunitario se encarga de la eliminación constante de las células tumorales, evitando así que se extiendan por todo nuestro cuerpo y deterioren nuestros órganos. No obstante, se ha observado que las células del sistema inmunitario no funcionan de forma correcta en pacientes que padecen MM. En consecuencia, las células malignas pueden multiplicarse y migrar desde la médula ósea a otras regiones de nuestro cuerpo produciendo síntomas graves en los pacientes [1].
Entonces, si el fallo del sistema inmunitario es uno de los motivos que cause la progresión de MM y graves efectos secundarios en los pacientes que padecen esta enfermedad, ¿podríamos utilizar distintas estrategias que refuercen o estimulen nuestro sistema inmunitario como tratamiento? La respuesta es sí.
®Olaia Akesolo Atutxa.
Las estrategias que se están estudiando actualmente para hacer frente al MM mediante el estímulo del sistema inmunitario se pueden dividir en dos bloques. En el primero, podemos encontrar aquellos fármacos que luchan contra las células protumorales. Entre estos fármacos se encuentran los inmunomoduladores (IMIDs), los cuales regulan el entorno inflamatorio de la médula ósea y, además, evitan la progresión de MM mediante la inhibición de la formación de vasos sanguíneos nuevos, necesarios para transportar nutrientes y oxígeno a las células tumorales [4,5]. Por otra parte, en el segundo bloque podemos encontrar aquellos agentes que se encargan de ayudar a las células antitumorales: células que atacan y destruyen directamente a otras células tumorales (células asesinas naturales y células T citotóxicas), células que detectan la presencia de células tumorales y avisan a otras células especializadas para provocar su destrucción (células dendríticas) y células que activan y dirigen a gran variedad de células inmunitarias para que actúen frente al tumor (células T ayudantes), entre otros agentes. Teniendo en cuenta estos avances, aunque todos estemos bastante familiarizados (¡y más durante esta pandemia!) con el uso de vacunas para hacer frente a las infecciones víricas o bacterianas, ¿sabías que también se pueden utilizar las vacunas para inducir una actividad antitumoral específica? En conreto, ésta tiene lugar gracias a la estimulación de las células antitumorales que he mencionado anteriormente [4].
Gracias a la mejora de los tratamientos, la supervivencia media de los pacientes que padecen MM supera ahora los 7 años, aunque es muy variable en función de los factores de riesgo de la enfermedad [1]. Sin embargo, a pesar de la espectacular evolución terapéutica, el MM sigue siendo una enfermedad incurable ya que la mayoría de los pacientes con esta enfermedad desarrollan una multirresistencia a los fármacos [6]. Por ello, el desarrollo de nuevos tratamientos es clave para reducir el alto impacto que el MM puede tener en este subconjunto de pacientes. Esperamos que los nuevos avances en tecnología puedan acabar desarrollando una mejor diagnosis para estos pacientes de MM.
Por Olaia Akesolo Atutxa, estudiante de Máster en Biología Molecular y Celular.
Más información: