El informe mundial de la Organización Mundial de la Salud sobre la tuberculosis (conocida desde el siglo XVII como la Plaga Blanca) anunció en 2017 que 1,27 millones de personas murieron a causa de esta enfermedad y aparecieron 10 millones de nuevos casos. En 2016, la tuberculosis era la décima causa de muerte a nivel mundial (en el 2000 era la sexta, así que algo hemos hecho bien). Quizás alguien se pregunte por qué en pleno siglo XXI, una enfermedad infecciosa sigue produciendo tantas muertes, la mayoría de ellas en países con bajos ingresos.
El tratamiento de esta enfermedad es complejo: la primera línea de actuación requiere no menos de cuatro antibióticos y tiene una duración de mínimo 6 meses. Y esto si la cosa va bien y la bacteria causante, Mycobacterium tuberculosis, responde al tratamiento. Mycobacterium tuberculosis es una bacteria de crecimiento lento. ¡Tarda nada menos que 42 días en crecer! Esto significa que hasta que no han transcurrido esos 42 días, no se obtiene cantidad de bacteria suficiente para poder hacer pruebas de biológicas que determinen las características de la cepa bacteriana con la que está infectado el paciente, como por ejemplo, la resistencia a los antibióticos.
La resistencia a los antibióticos se ha convertido en un problema de salud a nivel mundial. Cada vez hay más bacterias resistentes, algunas de ellas incluso multirresistentes (soportan prácticamente todos los antibióticos conocidos). Algunas de las más conocidas son Staphylococcus aureus (infecciones de la piel, neumonía, endocarditis, etc), Pseudomonas aeruginosa (neumonía) y la propia Mycobacterium tuberculosis. ¿Cómo surgen estas bacterias resistentes? Pues, fundamentalmente, por una combinación entre el mal uso de los antibióticos y la capacidad de la bacteria para mutar de forma espontánea.
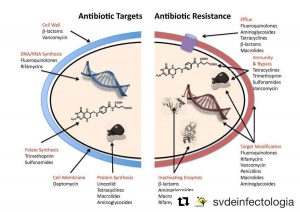
Cuando te recetan una caja de antibióticos, y aunque te encuentres perfectamente al cabo de unos días, ¡debes TERMINAR la caja! ¿Por qué? Porque, aunque hayas mejorado, lo más probable es que aún queden bacterias patógenas en tu cuerpo. Estas bacterias supervivientes son las que han mostrado una mayor tolerancia, que no es lo mismo que presentar resistencia, al antibiótico que se te ha recetado. Si tomas la imprudente decisión de cortar de raíz la toma del antibiótico, esas bacterias supervivientes volverán a dividirse y producirán una nueva infección. Y esta vez, el antibiótico no hará nada o será necesaria una dosis mucho mayor. No hay que olvidar que todos los fármacos pueden tener efectos secundarios a dosis elevadas, por lo que sería mejor evitar llegar a esa situación. También puede ocurrir que la presencia continuada del antibiótico fuerce a la bacteria a mutar en busca de la supervivencia. Si alguna mutación espontánea le permite sobrevivir, por selección natural, ella y sus descendientes terminarán por conformar toda la población bacteriana de la infección, y serán resistentes. Por ello, tanto el defecto como el abuso del antibiótico son malos.
Entonces, alguno también podría preguntarse ¿por qué no se hacen nuevos antibióticos? Una bacteria no puede ser resistente a algo que no ha visto nunca. ¿O sí? Ciertamente, sí pueden. Debemos recordar que los antibióticos son producidos de forma natural por otras bacterias, y es relativamente fácil encontrar bacterias u hongos ambientales que produzcan sustancias antimicrobianas. Por desgracia, la mayoría de las veces se producen en cantidades muy pequeñas, no capaces de matar a las bacterias. Además, la mayoría de esos antibióticos no tienen interés comercial. Para la industria farmacéutica, desarrollar nuevos antibióticos supone un proceso muy largo y costoso, cuya inversión a largo plazo no está garantizada, debido a que la bacteria puede desarrollar la resistencia relativamente rápido. Así que cada vez contamos con un arsenal más pequeño de antibióticos para derrotar a las bacterias. Según las estadísticas, se prevé que para el 2030 morirán más personas por infecciones microbianas que por cáncer.
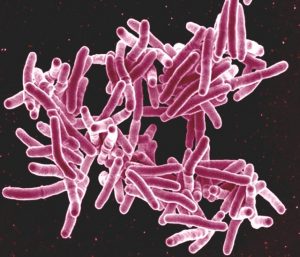
En el caso de la tuberculosis, la detección precoz de las resistencias es muy importante. Existen algunos kits comerciales que permiten saber la resistencia al antibiótico rifampicina directamente en el esputo, que es la muestra biológica que se toma del paciente para el diagnóstico y el cultivo de la bacteria. Aunque la bacteria fuera sensible a la rifampicina, podría ser resistente a cualquiera de los otros tres antibióticos que se dan como primera línea de actuación. Hasta varias semanas después del inicio del tratamiento, no se puede confirmar si esa resistencia existe, por lo que se le estarían administrando antibióticos al paciente que, no solo no funcionan, sino que pueden empeorar la situación al generar nuevas resistencias a otros antibióticos.
Lo que están intentando ahora varios grupos de investigación, entre ellos el nuestro, es poder extraer directamente del esputo una cantidad de ADN bacteriano suficiente como para poder aplicar técnicas de biología molecular que permitan obtener en muy poco tiempo resultados acerca de las resistencias y el linaje de la cepa que ha infectado al paciente. Y aunque es un proceso más caro que el actual debido a que implica técnicas de secuenciación genómica, el ahorro en tiempo, en tratamientos erróneos y, sobre todo, en salud para el paciente, bien merecen la inversión.
* * *
Por Jessica Comín Polo, estudiante de doctorado en el grupo de investigación Genética de Micobacterias, parte del Instituto Aragonés de Ciencias de la Salud.
Más información: