Soy farmacéutica con un doctorado en Medicina y Fisiología Humana. No obstante, también tengo otro título al que, muchas veces, no se le da la importancia que debiera a pesar de todas las complicaciones que obternerlo conlleva: soy madre (y bastante escéptica, durante los inicios del camino de la maternidad…). Con la autoridad que estos dos títulos me otorgan, he escrito esta entrada de blog sobre la lactancia materna donde explico por qué es buena y cómo llevarla a cabo de manera satisfactoria – todo esto, desde un punto de vista fisiológico.
La lactancia materna es, probablemente, el único proceso fisiológico que se ha convertido en un debate social. Para aquellos que no estén familiarizados con este concepto, el término fisiológico se refiere a una función normal, es decir, a algo que comúnmente ocurre en nuestro cuerpo.
Mientras la lactancia materna ha funcionado para un amplio rango de mujeres desde los comienzos de la humanidad, la leche de fórmula tiene una historia más reciente. Ésta apareció hace menos de un siglo durante la Segunda Guerra Mundial para poder suplir los requisitos alimenticios de los millones de bebés que, desafortunadamente, quedaron huérfanos. De este modo, el debate acerca de la lactancia materna comparada con la leche de fórmula no deja de ser bastante reciente en la sociedad actual.

Cuando una mujer tiene dudas sobre cómo alimentar a su bebé, la información que puede encontrar no es muy elaborada ni detallada. Por este motivo, este debate social sigue siendo, a día de hoy, un problema de salud reconocido por la Organización Mundial de la Salud (OMS). Por ejemplo, aunque organizaciones mundialmente reconocidas (p.ej., OMS o UNICEF) han establecido una serie de recomendaciones en relación a los efectos que la lactancia materna tiene sobre la salud, la madre o los profesionales de salud no siempre los conocen. Consecuentemente, esto crea una brecha inmensa de información y, como todos sabemos, la desinformación es SIEMPRE un problema.
La fisiología de la glándula mamaria
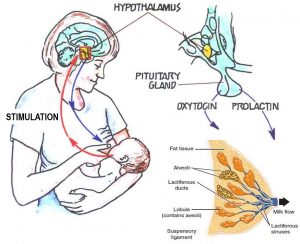
La leche se produce en las células de la glándula mamaria, se almacena en los alveolos y, finalmente, es secretada a través de los conductos lactíferos. La producción de leche depende de la hormona hipotalámica prolactina, mientras que la secreción de leche depende de la hormona hipofisaria oxitocina. Ambas hormonas dependen de la succión efectiva por parte del bebé. En otras palabras, el dogma central de la lactancia materna es que la producción de leche por la glándula mamaria se adapta a la demanda del bebé vía succión efectiva. Para incrementar el flujo de leche, el bebé debe alimentarse más. Estos procesos fisiológicos funcionan en la mayoría de las mujeres del mismo modo que lo hacen las glándulas endocrinas. En el caso contrario, falta de leche o poca producción de leche, hablaríamos de la patología endocrina hipogalactia o agalactia.
Un vistazo a la antropología…
Ahora, vamos a echar un vistazo a hechos antropológicos. Los humanos tienen un cerebro bastante más grande que cualquier otro mamífero. Este hecho junto al bipedismo (esto es, usar los pies para desplazarse) han causado, evolutivamente hablando, un estrechamiento de la pelvis que, a su vez, ha llevado a los humanos a un período de gestación más corto del que debiera. Consecuentemente, el incremento sustancial del tamaño del cerebro, el desarrollo del comportamiento y la maduración de los sistemas deben completarse después de haber nacido. Este suceso no lleva necesariamente a la muerte del bebé, porque la composición de la leche humana ayuda a que estos sistemas se desarrollen de manera completa [1, 2]. A continuación, se detallan algunos ejemplos:
- Sistema inmune: la leche humana contiene anticuerpos y células defensivas (¡alrededor de 1000 células/gota!), lo que confiere inmunidad al bebé.
- Sistema digestivo: la leche humana estimula la proliferación de bacterias «buenas» (microbiota fisiológica) y oligosacáridos, lo que protege al bebé de enfermedades gastrointestinales.
- Sistema endocrino: las hormonas y factores de crecimiento presentes en la leche humana ayudan a proteger al bebé de patologías endocrinas tales como la diabetes y la obesidad.
- Huesos y cartílagos: el calcio y fósforo, ambos minerales presentes en los huesos, se absorben mucho mejor a través de la leche humana que de la leche de fórmula; ya que van unidas a proteínas. Además, la leche humana difiere de la leche de fórmula en cuanto a su estructura triglicérida, lo cual promueve la absorción de calcio y reduce los episodios cólicos en los recién nacidos.
- Sistema neurológico (nervioso): la composición de la leche humana ayuda a completar el desarrollo y crecimiento del cerebro con todas sus funcionalidades, además de los sentidos y el ritmo circadiano. Éste último es muy importante para los padres: cuanto antes el bebé sepa diferenciar la noche del día, ¡mucho mejor para el descanso de toda la familia!
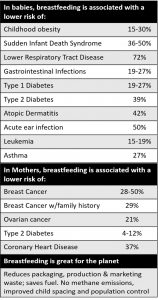
Todos estos beneficios tienen una cosa en común: la composición de la leche humana. Si la comparamos con la leche de fórmula, la leche humana tiene «cosas más buenas»: células inmunes, hormonas, enzimas, factores de crecimiento, microbiota sana y anticuerpos. Además, la cantidad y biodisponibilidad de los componentes que ambas leches tienen en común son mucho más elevadas en la leche humana. Teniendo en cuenta todas estas razones, la lactancia materna es la base estándar de nutrición para el recién nacido debido al potencial que tiene para protegerle de varias patologías desde que nace [3]. A su vez, la madre también tiene sus propios beneficios [4] tales como un descenso de anemia; un menor riesgo de sufrir patologías serias como cáncer (p.ej., de mama, de ovario, etc.), enfermedades cardiovasculares, depresión post-parto, episodios de esclerósis múltiple; una mayor rápidez para perder peso y recuperar el tamaño normal del útero; contracepción; etc.
En resumen, la lactancia materna es, definitivamente, la opción más barata y suele ser más conveniente para la mayoría de las mujeres. Algunas de ellas incluso dicen que es más fácil y menos cansado porque el bebé, normalmente, se alimenta antes de ir a dormir. Finalmente, según la experiencia de muchas madres, la lactancia materna es como la solución mágica a todo tipo de problemas: pesadillas en medio de la noche que desaparecen tras la lactancia materna porque los bebés se duermen inmediatamente, es un medio que garantiza que un bebé enfermo adquire los nutrientes y calorías necesarios, etc.
Entonces, ¿por qué no habría que alimentar a los bebés con leche de fórmula?
Hay algunos hechos sobre la leche de fórmula que puede que el lector no conozca. Para empezar, la leche comercial de fórmula es, simplemente, leche de vaca [5] con aditivos como aceites vegetales que, además, ha sido procesada para tener menos proteínas y grasas (los lechales son mucho más grandes que los bebés humanos). Este proceso industrial necesario para tratar la leche de vaca reduce el contenido de proteínas y grasas a niveles no tóxicos, aunque siguen siendo más elevados que los niveles óptimos. Esto puede llegar a causar una sobredosis renal en los riñones de los bebés. Además, la leche de fórmula no tiene anticuerpos ni células de defensa, lo que hace que el bebé no adquiera la inmunidad que necesita en sus primeros estadíos de vida.
La decisión final
Hay varias razones por las que una madre puede escoger alimentar a su bebé con leche de fórmula antes que darle el pecho: poco tiempo para ajustarse a los cambios post-parto, poco apoyo de la familia o de los profesionales de salud, vegüenza, falta de confianza, poca o falta de producción de leche, medicación, vuelta al trabajo, dolor en los pezones, proceso abrumador… No obstante, la mayoría de veces, esto es debido a una FALTA DE INFORMACIÓN ADECUADA. La verdad es que la mayoría de los problemas que las madres encuentran suelen tener una solución fácil: todo depende de cuándo, cómo y a quién se piede ayuda. Por lo tanto, para tomar la mejor decisión sobre cómo alimentar a su recién nacido, las madres deberían buscar la información necesaria y adecuada desde el comienzo de su embarazo: PREGUNTA, LEE, BUSCA, ENTIENDE… Y, ENTONCES, PREGUNTA OTRA VEZ.
Además, es esencial mantener a los profesionales de salud informados sobre cómo promover, iniciar y mantener la lactancia materna – incluso cuando la madre regresa al trabajo y/o toma medicación. Toda persona involucrada en la lactancia materna debería deshacerse de los prejuicios sobre temas tales como cuánto debería durar (la OMS recomienda lactancia exclusiva durante los primeros 6 meses y combinados con comida suplementaria durante, por lo menos, 2 años), compartir cama, la vergüenza de dar el pecho en público, etc.
La decisión final, sin embargo, siempre es una elección personal. Eso sí, ésta debería hacerse una vez se haya considerado toda la información disponible sobre la lactancia materna, especialmente aquella referida a la salud.
* * *
Por Maria del Carmen Iglesias de la Cruz, Profesora Titular de Fisiología. Departamento de Fisiología. Facultad de Medicina. Universidad Autónoma de Madrid.
Más información:
- Dieterich, C. M., et al. Pediatr Clin North Am. 2013.
- Nigatu, D., et al. PloS one. 2019.
- Eidelman, A.I., Schanler, R.J., et al. Pediatrics. 2012.
- Chowdhury, R., et al. Acta Paediatrica. 2015.
- Martínez, J.A., et al. Pediatr. Rev. 2011.
- Blog sobre «11 beneficios de la lactancia materna».
- Blog sobre «Sé cómo acabar la lactancia materna VS biberón».
- Blog sobre «Alimentación con biberón».